Blog - Jak zdrowo żyć?
Data publikacji: 19 czerwca 2018 Data aktualizacji: 13 grudnia 2024 Czas czytania: 12 minut
Poznaj naszą ofertę

20 DAŃ DO WYBORU
Everyday
Uwielbiasz klasykę, choć czasami kuszą Cię nowe doznania? Tu znajdziesz znane smaki ze szczyptą fantazji.
Cena od 63,00 zł / dzień
Zamów
ZESTAW 3 POSIŁKÓW
Trio
Chcesz jeść zdrowo, ale masz dość rygorystycznych diet? Wypróbuj zestaw trzech posiłków z opcjonalnymi dodatkami.
Cena od 41,00 zł / dzień
Zamów
25 DAŃ DO WYBORU
Top Sellers
Spróbuj dań, które kochają nasi klienci. Wybierz niepodważalnie smaczne bestsellery Maczfit.
Cena od 76,00 zł / dzień
Zamów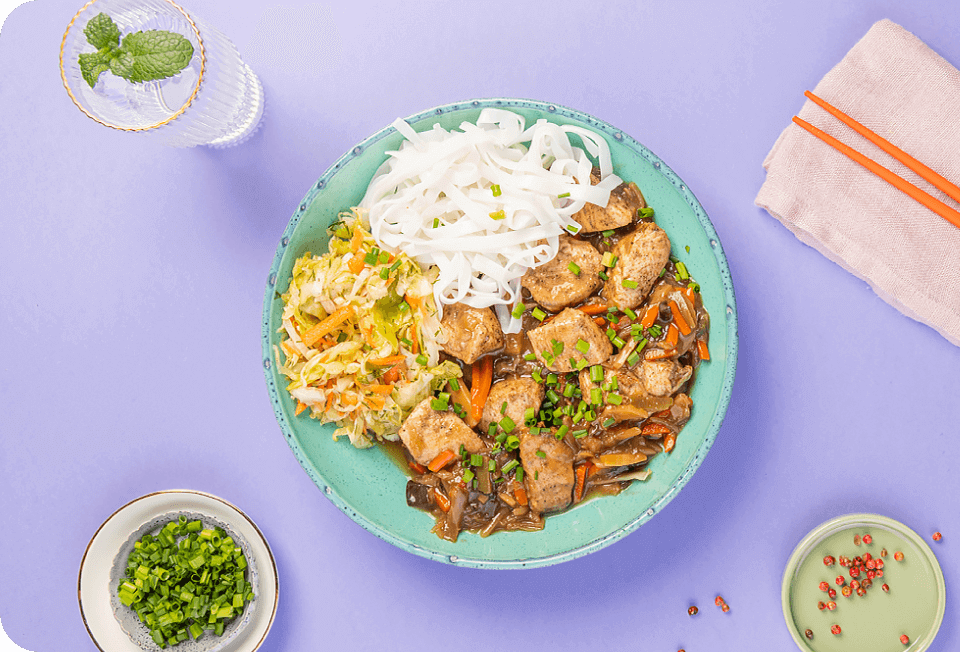
AKTYWNIE I SMACZNIE
Fit & Slim
Dbanie o sylwetkę i zdrowie jeszcze nigdy nie było tak łatwe. Wybierz dietę, z którą bez wyrzeczeń zrealizujesz swoje cele.
Cena od 72,00 zł / dzień
Zamów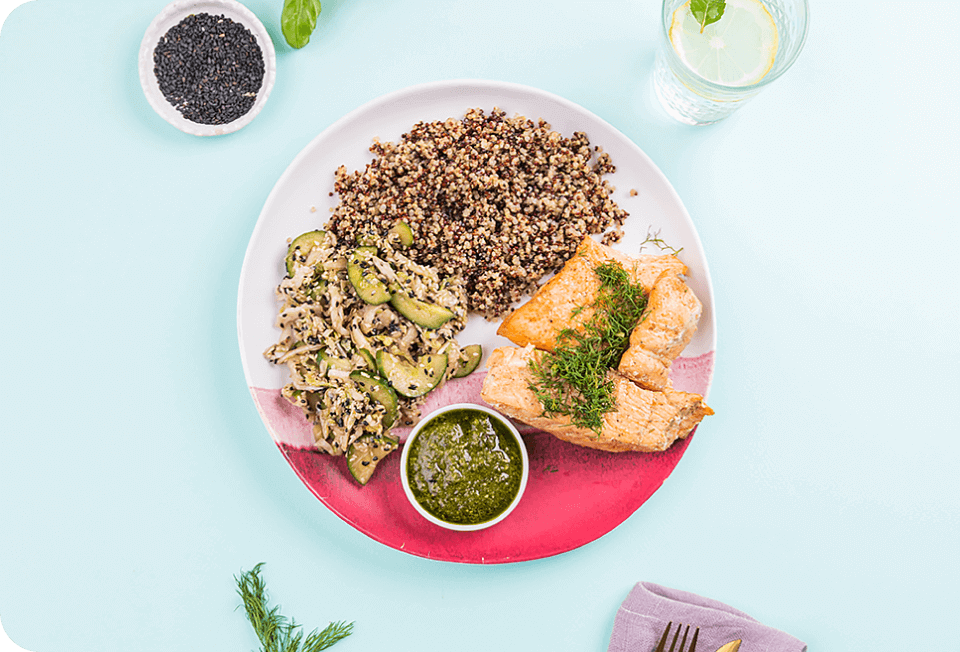
OBNIŻONY IG / MNIEJ CUKRU
Diabetic & Low Sugar
Potrawy, które znasz, ale w wersji z niskim i średnim indeksem glikemicznym – dla Twojego zdrowia. Bez rezygnowania z ulubionych smaków!
Cena od 78,00 zł / dzień
Zamów
KETO POST PRZERYWANY
Keto IF
Ogranicz spożycie węglowodanów i w krótkim czasie zredukuj zbędną tkankę tłuszczową.
Cena od 80,00 zł / dzień
Zamów
DIETA WEGETARIAŃSKA
Vege
Maksimum smaku i różnorodności – za to bez mięsa i ryb! Dla tych, którzy chcą jeść wegetariańsko albo po prostu szukają odmiany od tradycyjnej diety.
Cena od 70,00 zł / dzień
Zamów
40 DAŃ DO WYBORU
Just Restaurant
Nieograniczony wybór i różnorodne smaki to Twój „must have”? Zdecyduj się na najszerszą ofertę dań na rynku.
Cena od 83,00 zł / dzień
Zamów
DLA WRAŻLIWYCH JELIT
FODMAP
Poczuj ulgę z dietą łagodną dla układu pokarmowego. Zapomnij o dolegliwościach – zdrowy wybór nigdy nie był pyszniejszy!
Cena od 77,00 zł / dzień
Zamów
NATURALNE WSPARCIE
Hypo Hashimoto
Wspieraj swoją tarczycę i organizm bez rezygnowania z ulubionych smaków! Bez soi, glutenu i laktozy, za to z całym bogactwem różnorodnych inspiracji z całego świata.
Cena od 78,00 zł / dzień
Zamów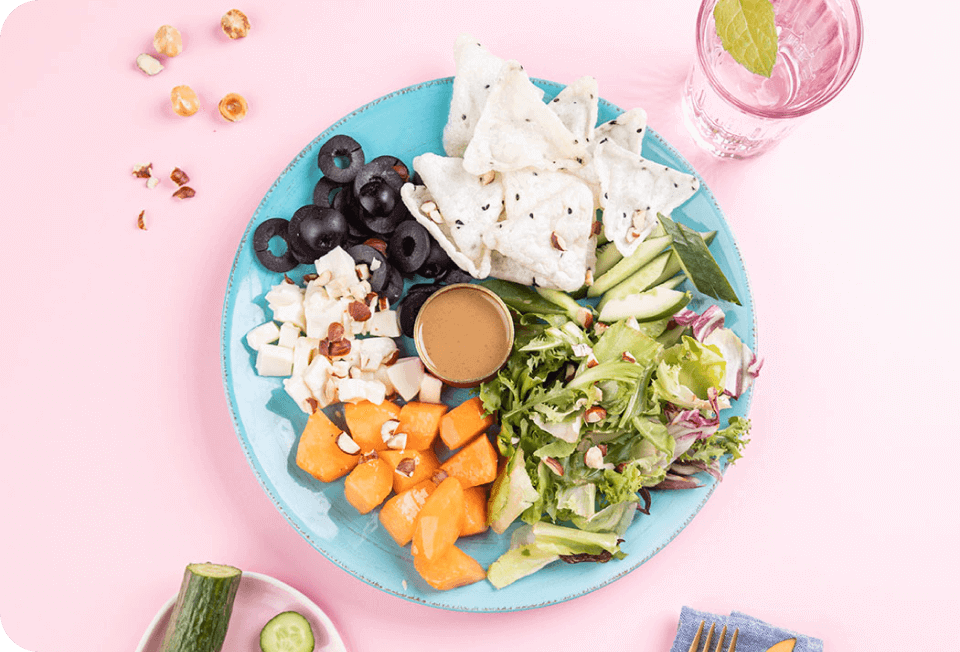
NIETOLERANCJE POKARMOWE
No Lactose & Low Gluten
Bez laktozy i o obniżonej zawartości glutenu? Bez problemu! W tej diecie mamy tyle pysznych alternatyw, że nie zauważysz ich braku.
Cena od 77,00 zł / dzień
Zamów
100% ROŚLINNIE
Wegan
Stuprocentowo roślinnie, stuprocentowo… smacznie! Zbilansowana dieta bez produktów odzwierzęcych. Nawet nie poczujesz, że je wykluczyliśmy!
Cena od 75,00 zł / dzień
Zamów
TRADYCYJNE SMAKI
Comfort
Tradycyjne smaki ze szczyptą nowoczesności, dostarczane codziennie prosto pod Twoje drzwi.
Cena od 60,00 zł / dzień
Zamów